
[連載]2040年の社会を、ともに語る。ともに創る。 第5回(ヘルスケア編):地域医療構想の目標年次まであと1年、地域に必要な療養の場は目標通りに確保されるのか【後編】
2024年2月16日
社会政策コンサルティング部 医療・福祉政策チーム
村井 昂志
人口減少、少子高齢化が加速する我が国、日本。社会・経済の活力を維持・発展させ、安心して暮らせる社会基盤づくりをどのように進めていくべきか、課題解決に向けた取組みが各方面で進んでいます。
社会政策コンサルティング部では、個人の幸福な生活とサステナブルな社会・経済の実現に向け、さまざまな角度から議論を重ねています。
今回はそのなかでも「DEI*」「ヘルスケア」をメインテーマに、2040年を見据えた議論を連載コラムとして皆さんにお伝えしていきます。このたびは、前編・後編で構成された第5回の後編です。
2040年の社会を、ともに語り、ともに創っていきましょう。
-
*DEI (ダイバーシティ・エクイティ&インクルージョン):
あらゆる多様性を尊重し、機会の公平性を確保し、多様な視点や価値観を積極的に取り入れるという概念
-
第5回(ヘルスケア編):地域医療構想の目標年次まであと1年、地域に必要な療養の場は目標通りに確保されるのか【後編】
在宅医療を拡充すれば、医療需要が急伸しても病床の逼迫を避けられるのか
地域ごとに、2025年における入院・在宅医療の需要と必要な病床数を見通し、その確保を目指した「地域医療構想」の目標年次が、いよいよ来年に迫っている。
前編では、後期高齢者数の急増に伴い入院医療需要の急伸が見込まれる埼玉県を取り上げ、①地域医療構想で算出された2025年の必要病床数通りの病床の増加は、実現が困難な状況にあること、②「病床が不足・逼迫し、入院を必要とする患者が入院できなくなる」という危機的な状況は、現時点では顕在化していないこと、③入院医療の需要は今後も急伸を続けることから、今後、このような危機的な状況が顕在化する可能性があること、を指摘した。
これに対し、地域医療構想は、在宅医療や介護によって療養生活を支えつつ、住み慣れた自宅等での生活への移行(在宅移行)を促し、社会的入院を抑制することを、基本的な目標の1つとしている。
それでは、入院医療需要の急伸が見込まれる地域では、訪問診療*1をはじめとした在宅医療を拡充すれば、病床の不足をカバーし、その逼迫を避けることができるだろうか。
後編では、引き続き埼玉県を取り上げ、公的な統計データをもとに、在宅医療の中核をなす訪問診療の現況や見通しについて概観する。さらに、2040年に向けて、地域に必要な医療が提供され続けるために、求められる取組の方向性について、論じることとする。
訪問診療の提供は急増しているが、十分な水準であるかは必ずしも明らかではない
埼玉県では、地域医療構想で算出された2025年の必要病床数通りには、病床数が増えていない*2一方、自宅や介護施設等での療養生活を支える訪問診療は、2014年9月の実施件数が38,453件であったのに対し、2020年9月には75,464件となっており、6年間で1.96倍へと急増した。同期間に、全国では107万件強から148万件弱への1.38倍への増であったことと比べても、その急増ぶりは顕著といえる。
表 在宅患者訪問診療を実施する施設数・実施件数の変化
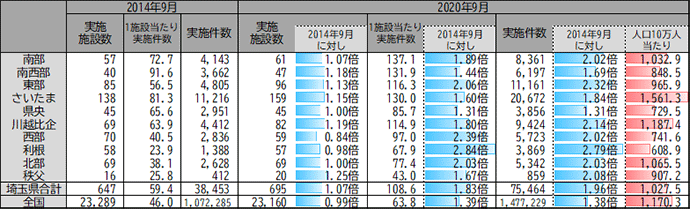
【出典】医療施設静態調査、国勢調査より作成
一方で、このような訪問診療の提供の急増が、入院から自宅や介護施設等に移行した患者の療養生活を支えるのに十分な水準といえるのかは、必ずしも明らかではない。
地域医療構想において算出された2025年の必要病床数は、「医療的な処置等の必要度合いが相対的に小さい一部の入院患者の療養生活の場が、入院から自宅や介護施設等に移り(在宅移行)、在宅医療や介護サービスを受けることで、移行先での療養生活に当たって必要なケアを確保する」という想定で立てられた数字である。しかしながら、地域医療構想では、在宅移行する患者数の見通しは示されていても、当該患者1人当たりの療養生活に必要な在宅医療や介護の量が、明確に示されているわけではない。
また、上記のような訪問診療の実施件数の急増は、訪問診療を行う医療機関の増加によってではなく、訪問診療を行っている医療機関が、1施設当たりの実施件数を増やしたことによってもたらされたものである。訪問診療には、診療のために医師や看護職員が移動する必要がある分、入院医療以上に、医療従事者1人当たりが対応できる患者の数が限られる。今後、さらに訪問診療の需要が増加した際に、現に訪問診療を行っている各医療機関が、さらに訪問診療の件数を増やせるのかは、不透明といえる。
2040年においても地域に必要な医療が提供されるために
2025年を越え、2040年に向けても、それぞれの地域において、「入院を必要とする患者が入院できない」、「自宅や介護施設等で療養生活を送るに当たり、必要な医療・介護サービスを受けられない」といった状況を生まないために、筆者は、次のような方策を提案したい。
①入院外で療養生活を送る人に関する状況・人数を把握できる、オープンデータの整備
一には、入院外で療養生活を送る人に関する、「年齢、要医療・介護の状態、受けている医療・介護サービスの組み合わせ」等の状況やその人数が、統合的に把握できる統計データを、オープンデータとして整備することである。
現在、入院患者については、例えば「回復期リハビリテーション病棟」「医療療養病棟」等の病棟の種類ごとに区分すれば、公的統計等のオープンデータから、比較的容易に、「どのような属性の患者が、どのような場所で治療やケアを受けていて、それが何人であるのか」といった状況を、おおまかに把握することができる。
一方、在宅移行して入院外となった人については、療養生活の場(自宅・高齢者向け住宅・介護施設など)の人数構成がどのようになっていて、どのような医療・介護サービスを組み合わせて利用しているのか、といったことを、統合的に把握することが難しい。代わりの手段として、医療保険の請求データが格納されたデータベース(NDB)、介護保険の請求データが格納されたデータベース(介護DB)の連結データを集計することも考えられるが、非常に手間がかかり、行える人は極めて限られるのが現状である。
これに対し、社会基盤の1つとして、入院外で療養生活を送る人の人数を、「年齢」×「療養生活の場の種類」×「利用している医療・介護等のサービス」等の様々な視点から、統合的に把握できるような統計資料を、オープンデータとして整備し、e-stat(政府統計の総合窓口)で公開してはどうだろうか。
このようなデータが、特別な技能を必要とすることなく利用できるようになれば、自治体・医療機関・介護事業所・住民等のさまざまな医療・介護・福祉等の関係者が、入院外の患者の療養生活を支える上での自地域の課題を、自ら把握・議論するための助けとなろう。
例えば「病床や在宅医療の不足により、医療的なケアの必要性は高いにも関わらず、入院医療も在宅医療も受けられていないケースが増えていないか」といった課題把握や、「在宅移行を進めようとした場合に、地域内にいかなる在宅医療・介護サービスがどの程度必要であるのか」といった分析のために、このようなオープンデータを使うことが考えられる。
②医療・介護従事者にかかる業務負荷も勘案した、入院医療・在宅医療の整備バランスの模索
第二には、入院医療、在宅医療のそれぞれについて、患者1人当たりにつき医療・介護従事者にかかる業務負荷も勘案しながら、双方の提供体制の整備・拡充のバランスを図ることである。
これまで、可能な限り住み慣れた地域で、自分らしい暮らしを人生の最期まで続けることができる「地域包括ケアシステム」の実現や、医療需要が増加する中での限りある医療資源を有効に活用する観点から、必要性の低い入院を抑制し、在宅医療や介護への移行を促す策がとられてきた。
一方、在宅医療には、医療従事者が患者宅を訪問するための時間が必要である。外来医療にしても、家族による通院介助が困難である場合に、介護職員等が通院介助を行っているケースが多い。入院外での患者のケアには、このような入院にはない業務負荷が、医療・介護従事者にかかるという側面があることも、現実のこととして踏まえておく必要がある。
医療・介護は、患者・利用者の意志や選択を尊重し、尊厳を保持するものである必要がある。他方で、医療・介護従事者が過重労働から保護され、やりがいを持って働き続けられる環境を作ることも、両輪として尊重されるべきである。このことは、医療・介護従事者を含めた「働き方改革」が進められる現在、また、生産年齢人口が急激に減少する2040年に向けて、より一層、問われることとなろう。
このような中で、入院医療と在宅医療をどのようなバランスで確保するのかを模索するに当たっては、あらためて、患者・利用者の意志や選択の視点と、医療・介護従事者の業務負荷の視点の両面から、強み・弱みを整理する必要がある。
また、入院医療と在宅医療の強み・弱みの現れ方は、「都市部」と「農村部」、「全世代的に人口が減る地域」と「現在の人口水準を維持しながら高齢者数が増える地域」、歴史的経緯等から「医療資源が多い地域」と「少ない地域」などで異なることにも考慮が必要である。地域によっては、在宅医療以上に入院医療を重点的に整備することが、現実解となるかもしれない。
地域医療・介護を側面支援するコンサルティングや金融には、何が求められるだろうか
2040年に向けて、今後も社会・人口動向が大きく変わりゆく中で、地域医療・介護を側面支援する、私たちコンサルティングや金融部門には、何が求められるだろうか。
実務的には、診療報酬・介護報酬等の国の制度構築や自治体の構想・計画の策定に資する調査研究、地域の病院の機能再編・統合・設備更新等に伴うコンサルティングや金融面からの支援といった業務に当たることが多い部門であるが、これに従事する者としては、
- 医療・介護の現場に携わる方々が実際に感じている課題・意向と、当該地域の立地条件や医療・介護の需給状況とを考えあわせ、地域全体と個々の医療機関・介護事業所のそれぞれがとるべき方向性について、選択肢を提示すること。
- 医療機能の再編に伴って必要となる組織再編や設備投資に当たり、専門的な対応が可能な組織への橋渡しを行うこと。
といった役割が求められていると考え、今後も努力を続けてゆきたい。
-
*1「訪問診療」は、在宅や介護施設等で療養中であり、かつ患者通院が困難な患者を「定期的・計画的に」訪問して診療を行う診療形態を指す。これに対して「往診」とは、患者の容態の急変等に際し、緊急に訪問して診療を行うことを指す。
-
*2地域医療構想における2025年の必要病床数と近年の病床数の変化の状況については、本稿前編を参照されたい。
(CONTACT)

お問い合わせ
お問い合わせは個人情報のお取扱いについてをご参照いただき、同意のうえ、以下のメールアドレスまでご連絡ください。
サービスに関するお問い合わせはこちら
メール内にご希望のサービス名の記載をお願いします。
mhricon-service-info@mizuho-rt.co.jp
その他のお問い合わせはこちら
mhricon-info@mizuho-rt.co.jp








