社会政策コンサルティング部 主席コンサルタント 仁科 幸一
スペイン風邪と現代
(1)スペイン風邪と新型コロナ禍は何が違うのか
スペイン風邪と新型コロナ禍は、病原ウイルスは異なるが、多くの人びとが免疫を獲得していないため発症し重症化しやすく、重症化すれば肺炎やサイトカインストームを引き起こすリスクがあり、流行下で有効なワクチンがない(28)という点は共通している。もう一つ指摘しておきたいのが感染予防である。内務省衛生局が作成したポスターや指針をみて筆者はおどろいた。絵のタッチやことばづかいを別にすれば、現在の予防策とかなり共通している。こと感染予防については、我々は大正時代にひきもどされたということかもしれない。
しかし、治療技術は全く異なる。特異的な抗ウイルス薬はないが、対症療法を通じた救命処置は比較にならないほど高度になっている。もちろん、これらによっても救えない命があるのは残念な現実だが、今日の救命率は当時と比較にならないほど格段に高くなっている。新型コロナ感染症は発症がただちに死を意味する感染症ではない。今のところ人口あたりの死亡者数(29)もスペイン風邪とくらべて格段に少ない。
一方、経済・社会面に着目すると、これが同じ国かと感じるほど当時と現代とは異なる。当時のわが国は就業人口の過半は第1産業に従事し、工業の主力は軽工業だった。これに対して現代ではあらゆる産業で分業の高度化が進み、バリューチェーンの一角がわずかでも崩れれば、その影響は予想を上回る範囲におよぶ。この点では現在と当時は全く異質である。また、政府の守備範囲も異なっている。当時はいわゆる夜警国家の時代であり、政府の役割は外交、国防、治安、インフラ整備などを主としていた。当時の新聞をみても、スペイン風邪対策で政府を批判する記事は皆無である。感染症対策や経済対策を国に要求するという発想が当時の人びとにはなかったのだろう。
(2)新型コロナ禍にどう向き合うべきか
2020年2月以降、わが国は新型コロナ禍により騒然とした状況に見舞われている。夏にいったんは落ち着きをみせたものの、気温と湿度の低下に呼応するかのように感染者と中等度以上の患者が増加している。その後、増勢に歯止めがかからず、2021(令和3)年1月13日に11都府県に緊急事態宣言が発出された。
これに先立つ10月には欧州諸国で、11月にはわが国でも感染拡大が再燃しはじめた。感染拡大が先行した北海道では旭川市の病院で集団感染が発生したことがきっかけに入院医療体制の不足が表面化。さらに大阪府では冬の患者拡大に備えて準備したコロナ重症センターの運用開始に際して看護師の不足が表面化。両府市とも、12月に年内の自衛隊に災害派遣要請を出すにいたった。これ以外の都府県も、感染者の増加に伴って感染者受け入れ病床の稼働がはねあがり、他の疾病への対応への不安が表面化し、「医療崩壊」という言葉が飛び交い始めた。
このような状況下でより厳しい対策を求める声がわきあがる一方で、感染者数のピークアウトのきざしがあること、欧米と比較して依然として感染者数も死亡者数も格段に少ないこと、新型コロナ対策の副産物としてインフルエンザや肺炎による死亡者が減少したため結果として死亡者の総数が減少しているといった指摘もなされている。
また、年度内にスタートする新型コロナワクチンについても、これによる集団免疫の確立を期待する声がある一方、副反応の危険性からワクチン接種を忌避すべきという意見もある。
このように極端な悲観論と楽観論が交差する中、今後どのような推移をたどるのかはだれにも予想がつかない。こうした中で、我々はスペイン風邪の経験から何をくみとることができるのだろうか。
[1] 事態は不確実性に満ちている
ウイルスが強毒化すると宿主が死亡してしまうため、基本的に変異は弱毒化する方向で進むという。確かに傾向としてはそうかもしれないが、常にそうなるとは限らない。現にスペイン風邪の第2波で死亡率がはねあがっており、ウイルスの変異があったことが原因と考えられる。事態は常に不確実性に満ちている。
不確実性が高い状況の下では、あらゆる対応は場当たり的にならざるを得ない。機敏な場当たり的対応が求められるといってもいいだろう。たとえば2020(令和2)年2月27日に安倍首相が小中高校の臨時休校を要請した。結果として若年者の発症確率が低いことが確認され学校は再開されたが、エビデンスがないままの政策判断だったとして批判された。しかし、こうした批判に筆者は疑問がある。仮に若年者の感染・発症リスクが高く、新型コロナウイルスの毒性が高かったらどうだったのか。児童生徒の死亡者が多数出てから休校を判断すべきだったのだろうか。
根拠に基づく政策決定(Evidence-based PolicyMaking)というのは、医療政策では常識とされているが、非常事態下の対応といかにも相性が悪い。不確実性が高い状況でエビデンスの有無にこだわると何もできなくなってしまう。こういう場合は、事後の評価が重要ではないだろうか。スペイン風邪の場合は事後の政策評価は行われていない。時代の制約といえばそれまでだが、新型コロナ禍は同様であってはならない。もちろん、その評価を責任論に結びつけることは適切ではない。評価を責任論に結びつければ、政治も行政も後に責任をとわれることをおそれ、結果として何もしないことが最上の策ということになりかねない。
[2] 国と地方の権限のあり方
内務省報告書をみるかぎり、内務省は指針を示し実際の施策は道府県にゆだねられていたようである。おそらく当時は実務的にはそうせざるを得なかったのだろう。税財政制度が今日とは異なるため単純に比較することはできないが、地域事情をふまえて施策を展開しなければならない危機管理においては、地方への思い切った権限移譲が必要だろう。
[3] 医療危機管理体制構築の必要性
スペイン風邪に対して当時の医療は無力であったといわざるをえない。これに対して現代では、医療技術の格段の進歩によって救命の可能性が高くなっている。そうなると発症者の治療へのアクセスをいかに確保するかが焦点となる。
わが国では急性期疾患に対応する病床数は欧米諸国と比較して充実しており、感染者数がけた違いに少ないこともあいまって、海外でみられたような医療崩壊に直面することはないだろうと多くの国民は考えていた。ところが年末以降、わが国でも医療崩壊の懸念が関係者から指摘され始めた。再度の緊急事態宣言の発出の背景にはこうした医療体制への懸念があったことはいうまでもない。なぜこのような事態にいたったのだろうか。
図表11をみると、わが国の急性期病床数は欧米諸国と比べて突出しており、新型コロナによる死亡者数はけた違いに少ない。ところが重症者の治療に対応する集中治療室等病床数は低い。これまでは感染者数ひいては重症患者数の少なさに助けられていた面が否めない。事実、重症患者の受け入れは限られた国公立・公的病院と大規模民間病院が中心となっている。
このような状況下で、それ以外の中小規模民間病院や診療所はなぜ新型コロナ患者を受け入れないのかという指摘が出始めていることを筆者は警戒すべきと考えている。なぜなら、現代の医療は専門分化が著しく、たとえば眼科医や産婦人科医が重症の新型コロナ患者を治療することは難しい。また、中小規模の病院では専門医がいてもその人数が限られるため、24時間体制で重症患者に対応することができない。また、高度な治療には専門性の高いコメディカルスタッフと機器が必要である。さらに、プライマリケアをになう診療所や中小規模病院では、建物の構造から発熱患者と非発熱患者の動線を分けることが難しい場合が多い。患者の動線管理が不十分であると、医療機関がたちまち感染クラスターになりかねない。このように、個々の医療機関の努力だけでパンデミックに対応することには限界がある。こうした事情をふまえず、あたかも犯人さがしのようなマスコミの報道がなされれば、医療に対する国民の信頼を傷つけ、事態をさらに混乱させかねない。
非常事態に対応すべく、行政当局が医療従事者に対して強い権限を付与すべきという意見があるが、筆者はこれには懐疑的である。なぜなら、危機にあって行政当局が適切な人員、設備、物資といった医療資源をきめ細かく一元的にコントロールすることはほぼ不可能と考えるからである。行政当局に強権を付与する前に行うべきは、地域の医療機関がどのように役割を分担するかを具体化する、つまり地域単位での医療版BCP(事業継続計画・Business ContinuityPlan)の策定である。
現在、全国で地域医療構想(30)の検討が進められている。人口構造の変化に見合った地域の医療体制の再構築が眼目であるが、感染症のパンデミックや広域大規模災害に地域の医療機関がどのように対応するかという危機管理的な側面もあわせて検討すべきと筆者は考えている。
BCPには何よりも実効性と実行性が求められる。これらを担保することができるのは、地域の医療機関だ。いいかえれば、地域の医療機関には自律性が求められている。もしも平時の感覚で経営の自立性にこだわり、実効性と実行性を欠いたBCPしか策定できないのであれば、国民の医療に対する信頼をそこない、行政当局の強権的介入をゆるすことになりかねない。
図表11 病床数・集中治療室等病床数・新型コロナ死亡者数の国際比較(人口10万人対)
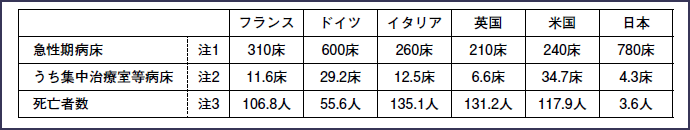
(注1)出所は、“OECD Health Statistics 2019”。米国は2016年現在、その他の国は2017年現在。日本の病床数は一般病床数であるため、リハビリテーション向けの病床も含んでいる。
(注2)出所は、厚生労働省医政局「ICU 等の病床に関する国際比較」(2020年5月)。欧州及び日本は「新生児集中治療病床(NICU)、小児集中治療病床(PICU)、冠疾患治療病床(CCU)、脳卒中治療病床(SCU)、腎疾患治療病床を除く数値。米国の数値は20歳以上人口10万人対。なお、日本については特定集中治療室管理料算定病床、救命救急入院料算定病床、ハイケアユニット入院医療管理料算定病床の合計である。
(注3)“Johns Hopkins University” の“https://coronavirus.jhu.edu/map.html” を2021年1月15日に閲覧。
[4] ひとりひとりの感染予防の必要性
治療技術が格段に進歩したとはいえ、新型コロナ感染症の後遺症については未知の部分が多く、感染しないに越したことはない。ところが感染予防策に関しては百年前と同レベルにある。ワクチンの効果がどの程度の期間持続するかが判然としない中、うがい、手洗い、マスク、三密回避といった予防策を、大正時代の人びとと同じように各人が励行すべきことを最後に強調したい。
本レポートは当部の取引先配布資料として作成しております。本稿におけるありうる誤りはすべて筆者個人に属します。
レポートに掲載されているあらゆる内容の無断転載・複製を禁じます。全ての内容は日本の著作権法及び国際条約により保護されています。
関連情報
この執筆者はこちらも執筆しています
-
2020年3月
―社会生活基本調査にみる30年の余暇活動の変化―
-
2019年9月